Bilan préopératoire
Les techniques de chirurgie réfractive sont aujourd’hui nombreuses. Elles permettent de corriger la myopie, l’hypermétropie, l’astigmatisme ou la presbytie. Afin d’identifier celle qui convient le mieux à un individu donné, un bilan préopératoire rigoureux, structuré et personnalisé, est indispensable. Cette étape essentielle au succès du traitement permet non seulement d’écarter les contre-indications, mais aussi de garantir la précision du résultat et la sécurité du patient.
Généralités
Le bilan préopératoire poursuit des objectifs multiples. En premier lieu, il s’agit de détecter d’éventuelles contre-indications (grossesse, herpès oculaire, glaucome évolutif, cornée trop fine ou irrégulière, myopie non stabilisée, DMLA, etc.). Le but est aussi d’adapter le traitement au mode de vie du patient (activités professionnelles, pratiques sportives, exigences visuelles…) et bien sûr de choisir la technique la plus appropriée (PKR, Lasik, TransPKR, SMILE, Prelex ou pose d’implants Phake).
Ce parcours préopératoire, essentiel pour garantir le succès du traitement et la sécurité du patient, commence par un entretien approfondi. Au cours de celui-ci, le chirurgien se renseigne sur les antécédents médicaux du sujet et l’existence éventuelle de certaines pathologies (diabète, maladies auto-immunes, sécheresse oculaire sévère…). Le mode de vie du candidat au traitement, ses activités, ainsi que ses attentes, doivent aussi être discutés. Au cours de cette consultation préliminaire, comme tout au long du parcours préopératoire, le patient ne doit pas hésiter à poser toutes ses questions : y répondre de façon claire et loyale fait partie du devoir déontologique du praticien.
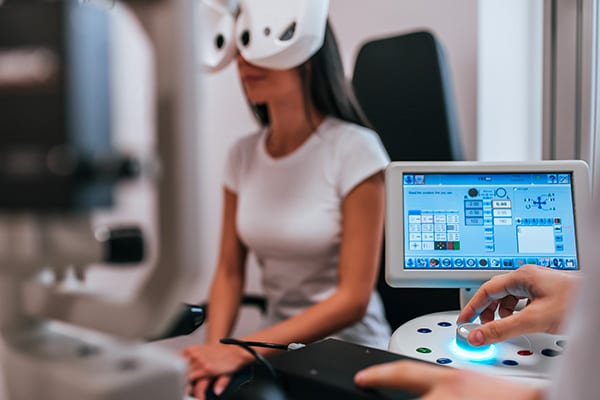
Cette phase préopératoire inclut aussi une série d’examens optiques et oculaires. Leurs résultats sont valables pendant environ 6 mois.
Se préparer au bilan préopératoire
Avant de se présenter pour réaliser les analyses du bilan préopératoire, certaines précautions doivent être observées. En premier lieu, le port de lentilles de contact, qui peuvent modifier temporairement la forme de la cornée, doit être stoppé, 48 heures auparavant si elles sont souples et 3 ou 4 semaines lorsqu’elles sont rigides.
Par ailleurs, le jour des examens, il ne faut porter ni maquillage ni crème autour des yeux. Il convient aussi d’apporter les verres correcteurs utilisés et leurs dernières ordonnances de prescription.
Enfin, le patient doit être accompagné, car une dilatation pupillaire est souvent pratiquée, ce qui peut temporairement altérer la vision (flou, éblouissement) et rendre la conduite dangereuse.
Les analyses du bilan préopératoire
Auto-réfractométrie et acuité visuelle
Ces tests ont pour objectif d’identifier et quantifier les amétropies du patient afin de déterminer la correction optique nécessaire. Une mesure sous cycloplégie est par ailleurs souvent effectuée, en instillant un collyre qui bloque temporairement la fonction accommodative en « paralysant » le cristallin.
Détermination de l’œil directeur
C’est une analyse nécessaire lorsqu’une correction dissymétrique est envisagée, en particulier en cas de prise en charge de la presbytie par monovision, puisque c’est alors l’œil dominant qui est classiquement dédié à la vue de loin.
Topographie et pachymétrie cornéennes
L’objectif de ces mesures est d’établir une carte de la cornée où sont représentés ses reliefs, ses courbures, ainsi que son épaisseur au micromètre près (pachymétrie). Cela permet notamment de dépister un kératocône débutant (contre-indication) et de vérifier que l’épaisseur cornéenne est suffisante pour un éventuel traitement au laser (Lasik, PKR ou SMILE).
Tomographie cornéenne
La tomographie cornéenne peut être indiquée en cas de résultats suspects de la topographie. Dit simplement, il s’agit d’un examen de la cornée en 3D, afin d’analyser sa forme de façon encore plus précise.
Tonométrie et biomécanique cornéenne
La tonométrie est un examen qui mesure la pression intraoculaire et est essentiel pour dépister un éventuel glaucome. La méthode la plus courante est la tonométrie sans contact, dite « à jet d’air » : un souffle bref est dirigé vers la cornée, et la déformation qu’il provoque permet de calculer la pression à l’intérieur de l’œil.
Par ailleurs, certains appareils très sophistiqués permettent d’aller plus loin en mesurant les propriétés biomécaniques de la cornée (élasticité, rigidité), ce qui est particulièrement utile pour détecter un risque accru d’ectasie cornéenne, une complication rarissime mais redoutée des traitements laser, surtout le Lasik.
Aberrométrie
L’aberrométrie est une analyse qui permet de mesurer les imperfections complexes du système optique de l’œil ou « aberrations de haut degré ». Contrairement aux défauts fréquemment rencontrés (myopie, hypermétropie, astigmatisme), elles sont indétectables à l’examen standard et ne sont pas corrigibles par des verres correcteurs traditionnels.
L’examen permet d’objectiver ces anomalies en les quantifiant sous la forme d’un chiffre, le score RMS (« Root Mean Square » en anglais). Plus il est élevé, plus la qualité visuelle est altérée, notamment en conditions de faible luminosité et la nuit.
Examen à la lampe à fente
La lampe à fente (ou « biomicroscope ») est un équipement qui permet d’examiner en détail l’ensemble des structures de l’œil, aussi bien externes (paupières, conjonctive…) qu’internes (cornée, chambre antérieure, cristallin, vitré…). Associée à des lentilles spéciales et à une dilatation pupillaire, elle permet également de réaliser un fond d’œil, c’est-à-dire l’examen de la rétine et du nerf optique, afin de détecter d’éventuelles lésions ou anomalies profondes.
Mesure pupillaire
L’analyse du diamètre pupillaire dans différentes conditions de lumière permet de vérifier la compatibilité avec certains traitements laser ou implants multifocaux.
Consultation finale avec le chirurgien
Une fois les résultats des analyses disponibles, le chirurgien reçoit le patient pour les lui commenter. C’est à ce moment-là que les options de traitement peuvent être discutées, pour finalement décider d’un protocole personnalisé. L’acceptation du mode de prise en charge par le sujet doit nécessairement être recueillie et se traduit par la signature d’un formulaire de consentement éclairé.
Découvrez aussi
TROUBLES DE LA VISION
CHIRURGIE RÉFRACTIVE
TECHNIQUES CHIRURGICALES

0 commentaires